Física atómica
El núcleo atómico consta de dos tipos diferentes de nucleones: protones y neutrones. Los protones tienen carga positiva, mientras que los neutrones son partículas neutras. El núcleo está rodeado de electrones con carga negativa. El número total de nucleones en un átomo se conoce como número másico (denotado como A), y el número de protones se conoce como número atómico (denotado como Z). Los átomos con diferente A pero igual Z se denominan isótopos del elemento correspondiente al número atómico Z [1]. Para indicar los isótopos, generalmente se utiliza la siguiente notación:
(Ecuación 1.)


Desintegración radiactiva
El nucleido de un átomo puede ser inestable en presencia de una determinada proporción de protones y neutrones, lo que puede dar lugar a un proceso de emisión denominado desintegración radiactiva. La desintegración radiactiva tiene tres formas principales: alfa (α), beta (β) y gamma (γ). En el caso de la emisión α, un núcleo de helio (compuesto por dos neutrones y dos protones) es expulsado del núcleo. La desintegración alfa se produce principalmente entre elementos pesados y solo tiene interés terapéutico en medicina nuclear. La desintegración beta puede ocurrir en dos formas: β- y β+. Durante la desintegración β-, un neutrón del núcleo se convierte en un protón y un electrón, seguido de la eyección de un electrón junto con un neutrino (ν). En este caso, el electrón se denomina partícula β-, mientras que el neutrino es una partícula con muy poca masa y sin carga eléctrica. En el caso de la desintegración β+, un protón en el núcleo se transforma en un neutrón y un positrón, la antipartícula del electrón. Este proceso va seguido de la emisión del positrón junto con un neutrino. A veces nos referimos a las partículas α y β como partículas cargadas, porque poseen carga eléctrica. La emisión gamma puede ocurrir de varias maneras. Las transiciones nucleares entre diferentes configuraciones de nucleones implican cantidades de energía discretas y exactas y, por lo tanto, pueden resultar (en la dirección del estado fundamental) en la emisión de partículas o rayos γ.
La diferencia de energía entre los estados determina la energía de los rayos γ. Incluso una emisión β- con un núcleo hijo metaestable puede resultar en una emisión final de rayos γ [2].
Otra forma de emisión de fotones γ es a través de una desintegración β+, cuando el positrón eyectado pierde energía cinética por interacciones inelásticas con electrones atómicos.
Entonces, se forma una partícula temporal llamada positronio con un electrón final. A esto le sigue el proceso de aniquilación, mientras que la masa del positrón y el electrón se convierten en dos fotones γ de 511 keV que se emiten simultáneamente a unos 180° entre sí [3].
La radiactividad de un radionúclido se define como su tasa de desintegración y mide el número de desintegraciones por segundo de la fuente, que no es lo mismo que la tasa de emisión de radiación producida en su desintegración. La cantidad de actividad (tasa de desintegración) se mide en unidades de becquerel (Bq). La unidad tradicional de curie (Ci) todavía se usa con frecuencia (1 mCi = 37 MBq). Los átomos radiactivos se desintegran de forma exponencial, y el tiempo necesario para que la mitad de los átomos de una muestra se desintegren se llama vida media (T1/2). La radiactividad de una muestra en un momento determinado (t) se puede calcular como:
A(t) =A(0) × exp(-ln2 × t/T 1/2 ) (Ec.2.) donde A(0) es la radiactividad en el punto de tiempo 0 y T 1/2 es la vida media del radionúclido.
Interacciones de la radiación con la materia
Al describir las interacciones de la radiación (electromagnética y acústica) con la materia, es necesario considerar si la longitud de onda provocará alguna interacción con el objeto objetivo (por ejemplo, tejido humano) o incluso la absorción total de la radiación. Existen tres rangos de longitud de onda de radiación cuyas características de absorción pueden utilizarse para la obtención de imágenes médicas [4]: la ventana de rayos X (utilizada en TC, rayos X planares, PET, gammacámaras y SPECT), la ventana de radiofrecuencia (utilizada en resonancia magnética) y la ventana de ultrasonido (utilizada en ecografía) (Figura 1).
Ionización, excitación y bremsstrahlung.
A escala atómica, resulta práctico utilizar la unidad de energía electrón-voltio (eV), definida como la cantidad de energía que gana un electrón al pasar por una diferencia de potencial de 1 voltio (1 eV = 1,6 × 10⁻¹⁹ julios ).
Un átomo se ioniza cuando expulsa al menos un electrón. Por debajo de un nivel de energía de 13,6 eV, la radiación no puede inducir la ionización. Por lo tanto, la radiación con una energía superior a 13,6 eV se denomina ionizante, mientras que la radiación con una energía inferior a 13,6 eV se denomina no ionizante. Según la Directiva EURATOM, «radiación ionizante significa energía transferida en forma de partículas u ondas electromagnéticas con una longitud de onda de 100 nanómetros o menos (una frecuencia de 3 × 10¹⁵ hercios o más) capaz de producir iones directa o indirectamente» [5]. Cuando un electrón no es expulsado del átomo por la radiación, sino que se eleva a un nivel de energía superior, el átomo entra en un estado «excitado», un proceso denominado excitación. Existe entonces una probabilidad de que un electrón incidente provoque la expulsión del electrón de la capa más interna, en el caso de elementos con números atómicos más altos, y la vacante se llene con un electrón de la capa externa (Figura 2). Durante este proceso, la diferencia de energía entre las dos capas electrónicas se emite en forma de radiación electromagnética denominada rayos X característicos, ya que su energía es característica del elemento. Los fotones de rayos X de distinta energía se emiten según las características de las capas electrónicas del átomo. Los electrones incidentes solo pueden ser repelidos por el núcleo, y mientras se aceleran continuamente en el campo eléctrico del núcleo, se emite radiación electromagnética en el espectro de rayos X. Este es el llamado proceso de bremsstrahlung. La explicación electromagnética clásica se basa en el hecho de que una carga eléctrica que se mueve a velocidad constante no emite radiación electromagnética, mientras que en caso de aceleración, sí lo hace. En la Figura 3 se muestran dos espectros típicos de emisión de rayos X con 80 kV y 120 kV aplicados al tubo de rayos X.
La integral de las funciones mostradas en la Figura 3 (y, por lo tanto, el número total de fotones de rayos X) es proporcional a la corriente eléctrica y al cuadrado del voltaje aplicado al tubo de rayos X. El número de fotones de rayos X guarda una fuerte correlación con la calidad de la imagen en el caso de la tomografía computarizada (TC).
Interacción de los rayos gamma y los rayos X con la materia.
Como se describió en las secciones anteriores, la diferencia entre los rayos X y los rayos gamma radica en su origen y no necesariamente se observa en su energía. En general, los rayos gamma suelen tener mayor energía que los rayos X. Ambos son formas de radiación electromagnética y tienen cierta probabilidad de pasar por diferentes procesos según su energía. La energía de los rayos X y gamma en las aplicaciones de medicina nuclear provoca regularmente tres tipos de interacciones: absorción fotoeléctrica, dispersión Compton y producción de pares.
Esta última ocurre cuando un fotón interactúa con el campo eléctrico de una partícula cargada, y el fotón desaparece mientras su energía se utiliza para crear un par electrón-positrón. Dado que tanto el positrón como el electrón tienen una masa en reposo equivalente a 0,511 MeV, la energía mínima del fotón necesaria para la producción de pares es de 1,022 MeV. En las aplicaciones de medicina nuclear, esta energía del fotón rara vez se utiliza, por lo que a continuación nos centraremos en las otras dos interacciones.
Durante el efecto fotoeléctrico o absorción fotoeléctrica (APE), el átomo objetivo absorbe la energía total del fotón incidente. Al desaparecer el fotón, esta energía se utiliza para expulsar uno de los electrones orbitales, denominado fotoelectrón. La energía cinética del fotoelectrón es igual a la diferencia entre la energía del fotón incidente y la energía de enlace de la capa electrónica de la que fue expulsado [2]. La energía cinética del fotoelectrón se deposita en la región cercana al punto de interacción durante los procesos de excitación e ionización. La expulsión del fotoelectrón de la capa electrónica más interna es más probable si se dispone de suficiente energía del fotón incidente. En la Figura 4 se muestra una representación esquemática del APE.
Durante la dispersión Compton (CS), el fotón incidente interactúa con un electrón orbital de la capa externa débilmente ligado. En este caso, la energía del fotón incidente supera ampliamente la energía de enlace; el fotón no desaparece, sino que, tras desviarse con un ángulo de dispersión (θ), parte de su energía se transfiere a un electrón de retroceso. Esta interacción se asemeja a una colisión entre un fotón y un electrón libre. La distribución del ángulo de dispersión depende en gran medida de la energía del fotón incidente [2]. El proceso de CS se representa esquemáticamente en la Figura 5.
Estas interacciones (PEA y CS) no provocan ionización directamente como lo hacen las interacciones de partículas cargadas, pero la eyección de electrones orbitales y la creación de electrones positivos y negativos sí provocan ionización y, por lo tanto, dan lugar a efectos radiobiológicos.
Atenuación en los tejidos
Tanto la PEA como la CS provocan la pérdida o la ubicación errónea de información al utilizar técnicas de imagen de medicina nuclear. Por lo tanto, la señal real se atenúa y los datos de la imagen final deben corregirse para compensar esta atenuación. En general, la absorción de cualquier radiación se puede describir de la siguiente manera:
I x ~ I 0 e- μx (Ec. 3.)
donde I 0 es la intensidad del haz de fotones que incide sobre el tejido, x es la longitud del tejido a través del cual la radiación debe penetrar, I x es la intensidad después de la atenuación por el tejido, y µ es el coeficiente de atenuación. La fórmula en la Ec. 3 se aplica tanto a las energías de fotones de rayos X como de rayos γ. Por lo tanto, el factor e- µx da la probabilidad de que ocurra una interacción atenuante a lo largo de la longitud del tejido x. El espesor de un absorbedor (por ejemplo, tejido corporal) que disminuye la intensidad original de la radiación (I 0 ) a la mitad se llama capa de semirreducción (HVL).
En algunas aplicaciones de protección radiológica (como el blindaje) es útil calcular la capa de décima reducción (TVL), es decir, el espesor del absorbedor que disminuye la intensidad de la radiación en un factor de 10 [2]. La atenuación total de un tejido determinado es la suma de los coeficientes de atenuación PEA y CS y varía según la energía del fotón. Este efecto se muestra en la Figura 6 para tejidos de densidad ósea y muscular. Se puede observar que la PEA se vuelve menos dominante alrededor de los 50 keV, y que la mayoría de las interacciones son CS para energías de fotones más altas.
En el rango de energía de la TC (20–140 keV) están presentes tanto el efecto CS como el PEA, pero por encima de 30–40 keV, el CS es dominante. Para la mayoría de los exámenes de tomografía computarizada por emisión de fotón único (SPECT), la energía del fotón también produce principalmente CS. Durante la SPECT, se utilizan colimadores para eliminar al menos una parte de los eventos dispersos en el cuerpo; sin embargo, las señales faltantes hacen necesaria la corrección de la atenuación (Figura 7). En los sistemas híbridos SPECT/TC modernos, las imágenes de TC del paciente se utilizan para la corrección de la atenuación. Este procedimiento incluye el corregistro, el escalado de energía (de energía de TC a energía de SPECT) y el escalado de resolución.
En un sistema PET, los eventos de coincidencia registrados durante la adquisición de datos no solo provienen de coincidencias reales, sino que también están sesgados por los llamados eventos dispersos y aleatorios. Los fotones γ (originados del proceso de aniquilación) con una energía de 511 keV tienen una probabilidad muy baja de PEA, pero una probabilidad significativa de experimentar CS (más del 95 %) (Figura 8). Esta dispersión puede ocurrir en el cuerpo y cambiar la dirección del fotón γ mientras la coincidencia se asigna a una línea de respuesta (LOR) engañosa. Durante la PET 3D, una gran cantidad de fotones γ individuales llegan al anillo detector, incluso desde secciones del cuerpo fuera del campo de visión. Debido a que la ventana de tiempo de coincidencia no es infinitamente estrecha (generalmente entre 5 y 10 ns), existe una alta probabilidad de que dos fotones individuales de dos eventos de aniquilación diferentes lleguen durante la ventana de tiempo de coincidencia dada y resulten en un evento de coincidencia aleatorio. Estos eventos aleatorios contribuyen al nivel de ruido de las imágenes finales. La tasa de conteo final detectada estará compuesta por las tasas de conteo mencionadas anteriormente, como se indica a continuación:
M ~ Atención×T+S+R (Ec. 4.)
donde M es la tasa de conteo medida, Atten es el efecto de atenuación, T es la tasa de conteo real, S es la tasa de conteo de dispersión y R es la tasa de conteo aleatorio. Los eventos aleatorios, la atenuación y el CS darán como resultado una señal PET distorsionada y, por lo tanto, tendrán un gran impacto en los datos de la imagen. Debido a la geometría del paciente, estas interacciones causarán una atenuación severa que es más prominente en las partes internas del cuerpo y menor en la superficie. Como se mencionó anteriormente, los resultados de estas interacciones son la eliminación de fotones primarios de una LOR dada y la posible detección de fotones dispersos en una LOR diferente. Por lo tanto, la atenuación y la dispersión son efectos secundarios del mismo proceso físico. Se requieren correcciones que incluyen la eliminación de la fracción de dispersión estimada de las LOR. Además, es necesario corregir posteriormente cada LOR para la fracción de eventos faltantes en esa LOR.
La probabilidad de que un fotón gamma escape del cuerpo depende de la distancia entre el punto de aniquilación y la superficie (x), multiplicada por el coeficiente de atenuación del tejido (µ). La probabilidad de detectar ambos fotones es el producto de las probabilidades individuales de que uno de ellos escape del cuerpo (1). Por lo tanto, solo el diámetro (D) del paciente a lo largo de la LOR contribuye a la ecuación de esta probabilidad (Ec. 5), independientemente de la distancia del punto de aniquilación a la superficie.
p = p 2 × p 1 = e -μ(Dx)) × e -μx = e -μD (Ec. 5.)
La atenuación de la señal de una LOR determinada puede medirse con diferentes algoritmos a partir de imágenes de TC o RM del mismo paciente. Este denominado µ-mapa se genera mediante un método de escalado bilineal en el caso de las imágenes de TC. Para la RM, se emplean habitualmente algoritmos de segmentación utilizando una secuencia Dixon y/o una secuencia de eco de tiempo ultracorto (UTE)/eco de tiempo cero (ZTE) [6]. Además de la corrección de atenuación, se realizan correcciones de dispersión y aleatorias en los datos brutos de las imágenes PET. Cabe destacar que todas las correcciones contribuirán a las características de ruido generales de las imágenes reconstruidas, mientras que los valores promedio de los píxeles de la imagen serán imparciales y se aproximarán más a la señal real.
Agradecimientos: El autor desea expresar su gratitud al Dr. Laszlo Balkay por sus consejos y las enriquecedoras conversaciones mantenidas durante el proceso de redacción, y al Dr. Nicola Belcari por su ayuda en la presentación de las figuras.

Figura 1.
Atenuación de la radiación electromagnética por el tejido humano para un amplio espectro de longitudes de onda. La ventana de rayos X se utiliza en TC, rayos X planares, PET, gammacámaras y SPECT, mientras que la ventana de radiofrecuencia se utiliza en RM. La radiación acústica se absorbe fuertemente para longitudes de onda inferiores a 1 mm y, por lo tanto, solo es útil para fines de imagen médica en la ventana de ultrasonido (1). UV, ultravioleta; IR, infrarrojo; MW, microondas.

Figura 2.
Cuando un electrón de la capa externa se mueve para llenar la vacante de la capa interna, se emiten rayos X característicos de acuerdo con la diferencia de energía entre las capas electrónicas.

Figura 3.
Espectros de rayos X con diferentes voltajes aplicados al tubo de rayos X (120 kV y 80 kV). Los picos en el espectro representan fotones de rayos X originados por el proceso característico de emisión de rayos X, mientras que el espectro amplio es el resultado del efecto de bremsstrahlung.

Figura 4.
Representación esquemática de PEA.

Figura 5.
Representación esquemática de CS.

Figura 6.
Dependencia del coeficiente de atenuación total, fotoeléctrico y de dispersión Compton de la energía del fotón para tejidos óseos y musculares (cortesía del Dr. Nicola Belcari) (4).
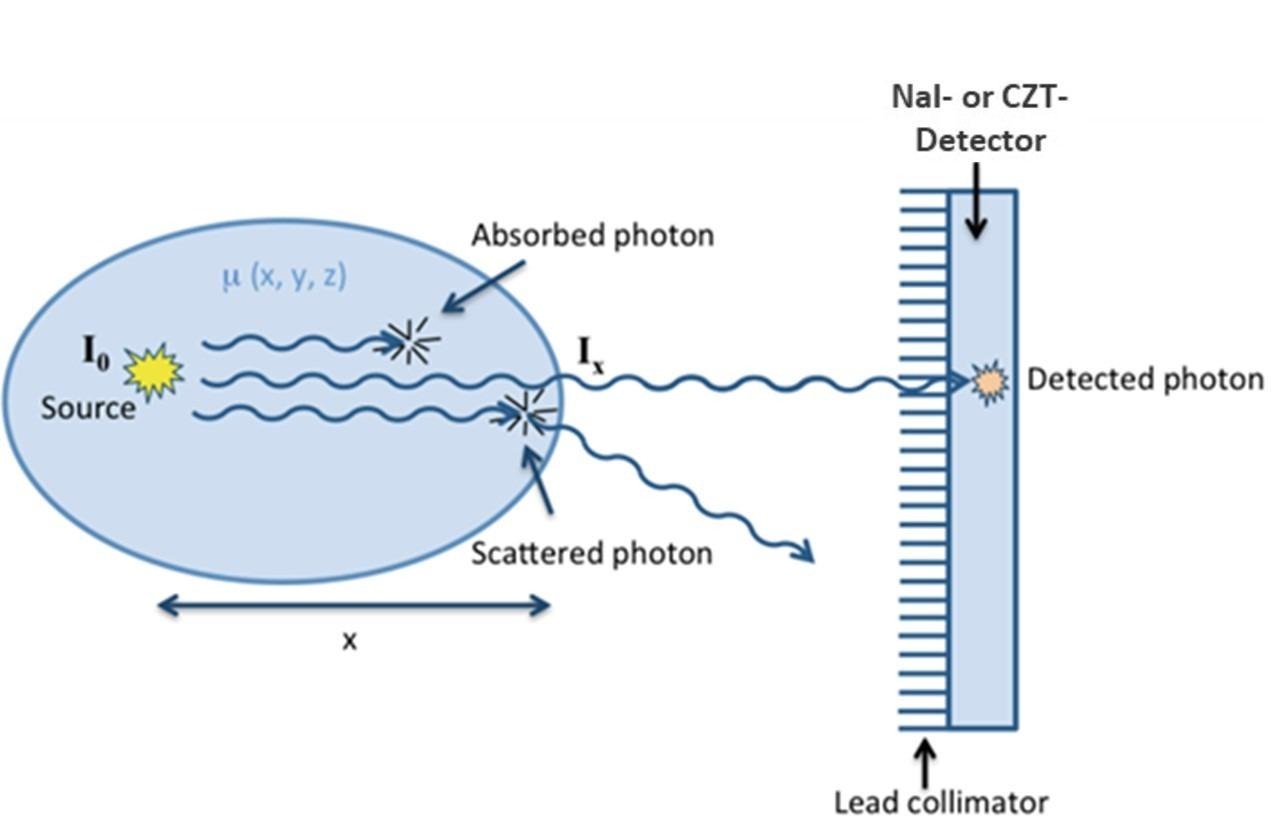
Figura 7.
Diagrama esquemático de emisión y detección de fotones individuales. La señal detectada debe corregirse para PEA y CS.

Figura 8.
Probabilidad de atenuación de una LOR dada: debido a la detección de coincidencia, la probabilidad de detección de ambos fotones (p = p1 × p2) depende del coeficiente de atenuación (µ) y del diámetro (D) a lo largo de la LOR y es independiente de la distancia del sitio de aniquilación de la superficie (x).
1. Phelps ME, editor. PET [Internet]. Nueva York, NY: Springer New York; 2006 [citado el 9 de abril de 2025]. Disponible en: http://link.springer.com/10.1007/0-387-34946-4
2. Cherry SR, Sorenson JA, Phelps ME. Física en medicina nuclear. 4.ª ed. Filadelfia: Elsevier/Saunders; 2012.
3. Hendee WR, Ritenour ER, editores. Física de imágenes médicas. 4.ª ed. Nueva York: Wiley-Liss; 2010. 512 págs.
4. Ernst RR, Bodenhausen G, Wokaun A. Principios de resonancia magnética nuclear en una y dos dimensiones [Internet]. Oxford University Press, Oxford; 1990 [citado el 9 de abril de 2025]. Disponible en: https://academic.oup.com/book/53180
5. Consejo de la Unión Europea. Directiva 2013/59/Euratom del Consejo, de 5 de diciembre de 2013, por la que se establecen normas básicas de seguridad para la protección contra los peligros derivados de la exposición a las radiaciones ionizantes y se derogan las Directivas 89/618/Euratom, 90/641/Euratom, 96/29/Euratom, 97/43/Euratom y 2003/122/Euratom [Internet]. 2013. Disponible en: https://eur-lex.europa.eu/eli/dir/2013/59/oj/eng
6. Krokos G, MacKewn J, Dunn J, Marsden P. Revisión de los métodos de corrección de atenuación de PET para PET-RM. EJNMMI Phys. 11 de septiembre de 2023;10(1):52
Nuestros asesores
están para tu servicio
Privacidad
- CONTACTo
- Aviso de privacidad
- Aviso Legal
Mapa del sitio
- inicio
- Servicios
- Estudios
- Presentación
- BLOG
Contacto
- 01 (777) 314 3 54
- contact@gamagrafia.com.mx
- Paseo Cancún No 85 - 2 Col. Quintana Roo Cuernavaca, Morelos.
- © Todos los Derechos Reservados | Design by Business Club
- Aviso de Privacidad